Test
test
test
 |
Anisakis Anisakis è un parassita nematode che causa nell’uomo la zoonosi denominata anisakidosi o anisakiasi.Con il termine di Anisakis in realtà si considera un gruppo di parassiti molto diversi fra loro, di cui i più importanti sono Anisakis, Pseudoterranova, Contracaecum, Hysterothylacium;quest’ultimo non è pericoloso per l’uomo perché poco resistente al calore, la temperatura del nostro corpo è in grado di inattivarlo. Diffusione in natura. Il parassita si ritrova allo stadio adulto nell’intestino dei grossi mammiferi marini (balene, delfini), dei leoni marini, delle foche e degli uccelli che si nutrono di pesci. Le uova rilasciate in acqua dai mammiferi maturano e le larve infettano dei piccoli crostacei, detti comunemente “Krill”, i quali vengono ingeriti dagli ospiti intermedi come pesci e cefalopodi. All’interno di questi ospiti le larve si incistano nei muscoli e l’uomo si infetta consumando il pesce crudo o poco cotto parassitato. Il parassita può essere presente in pesci e molluschi pescati in tutto il mondo, infatti nessuna area adibita alla pesca può essere ritenuta priva o indenne da larve di Anisakis. |
Sintomi. L’anisakidosi può manifestarsi in varie forme:
|
|
 |
Prevenzione e controllo. Per prevenire l’anisakidosi nell’uomo, è importante cuocere il pesce ad una temperatura maggiore di 60 °C per almeno 1 minuto al cuore del prodotto. Il congelamento ad una temperatura di -18°C per almeno 96 ore è inoltre efficace per uccidere gli eventuali parassiti presenti e si consiglia di applicare tale trattamento preventivo nelle preparazioni di pesce da consumarsi crude o poco cotte (sushi, sashimi, carpacci, pesce affumicato a freddo, pesce marinato). Il congelamento, tuttavia, non protegge contro il rischio di una manifestazione allergica in soggetti sensibilizzati: per questo motivo è necessario che tali consumatori si astengano dal consumare pesce crudo e preparazioni a base di pesce crudo o poco cotto poiché potrebbero incorrere in pericolose anafilassi. I pesci salati (baccalà e acciughe salate), i pesci essiccati (stoccafisso) e i pesci affumicati a caldo (la maggior parte dei salmoni affumicati) non costituiscono un pericolo per Anisakis. Così come i pesci d’acqua dolce d’allevamento e i molluschi bivalvi (cozze, vongole). Ricordiamo che secondo la legislazione europea ed italiana i pesci e i molluschi cefalopodi che andranno a costituire piatti e preparazioni che saranno consumati crudi dal consumatore devono essere sottoposti a congelamento ad almeno -20°C per 24 ore (o a -35°C per 15 ore). Gli stabilimenti che commercializzano prodotti ittici, le pescherie e i ristoranti sono, inoltre, obbligati a sottoporre a ispezione visiva i prodotti della pesca per verificare la presenza di parassiti visibili. Contestualmente le Autorità Sanitarie conducono delle ispezioni e dei controlli periodici per verificare che i prodotti soddisfino i requisiti stabiliti dalla normativa vigente. Ciò nonostante, non potendo ispezionare tutti i pesci commercializzati, è possibile che alcuni soggetti parassitati arrivino al consumatore; per tale motivo risulta essenziale eviscerare, lavare accuratamente, cuocere oppure congelare il pesce acquistato secondo le condizioni descritte in precedenza. |
Torna a PERICOLI BIOLOGICI
L'epatite A è una malattia virale causata dal virus dell'epatite A (HAV) appartenente alla famiglia Picornaviridae. Questo agente è particolarmente resistente nell'ambiente: sopravvive, infatti, in acqua dolce e salata, resiste ai detergenti e sopporta le basse temperature e il calore fino a 60 °C.
Diffusione in natura: la malattia è presente in tutto il mondo, tuttavia si riscontra più frequentemente nei Paesi in via di sviluppo dove le condizioni igienico-ambientali spesso inadeguate garantiscono la sopravvivenza e la diffusione del virus nella popolazione.
Modalità di trasmissione: Il virus si trasmette da persona a persona per via oro-fecale; solo raramente sono stati osservati casi conseguenti a trasfusioni di sangue e a rapporti sessuali. Attraverso le feci di soggetti infetti, anche asintomatici, l'agente virale può contaminare le acque. Il consumo di molluschi crudi o poco cotti provenienti da acque inquinate sono il più comune veicolo alimentare. Tuttavia attraverso l'acqua il virus può contaminare altre tipologie di alimenti quali verdura e prodotti derivati, frutta e prodotti della pesca che, se consumati crudi o poco cotti, possono veicolare il virus all'uomo.
Sintomi: il periodo di incubazione varia da 15 a 45 giorni e dopo la malattia generalmente si sviluppa immunità per tutta la vita. Il virus è presente nelle feci da 10 giorni prima dell'esordio dei sintomi fino a una settimana dopo la scomparsa, mentre si riscontra nel sangue solo per alcuni giorni dopo l'infezione. Negli adulti la malattia si manifesta con esordio improvviso solitamente con sintomi simil-influenzali quali stanchezza e spossatezza, febbre, perdita di appetito, nausea, mal di testa, dolori muscolari, dolorabilità addome in corrispondenza dell'area epatica (dolore sotto costale lato destro). Con il proseguire della malattia si presentano altri sintomi, quali la colorazione molto scura delle urine e molto chiara delle feci, ittero e prurito. Le forme gravi dell’epatite A sono rare e la guarigione, di tipo spontaneo, avviene di solito dopo un mese dall'esordio. I bambini, generalmente asintomatici, possono presentare diarrea.
Prevenzione e controllo: il virus dell’epatite A sopravvive a basse temperature, ma viene rapidamente inattivato dal calore. Si raccomanda, quindi, di prediligere il consumo degli alimenti potenzialmente a rischio solo dopo la loro cottura. Nei Paesi in via di sviluppo è possibile minimizzare il rischio di epatite A e di altre malattie gastrointestinali evitando alimenti e acqua potenzialmente contaminati, prediligendo il consumo di acqua e bevande confezionate senza l'aggiunta di ghiaccio ed evitando di mangiare frutti di mare crudi, verdure crude e frutta da sbucciare.
 Relativamente all’allerta dell’estate 2013 legata alla presenza del virus in frutti di bosco surgelati, la task force di esperti incaricata dal Ministero di indagare la situazione, raccomanda il consumo dei frutti di bosco surgelati solo previa cottura; il virus dell'epatite A, infatti, viene inattivato rapidamente dal calore. Bollire per due minuti i frutti di bosco surgelati garantisce la salubrità dell'alimento. Gli operatori del settore alimentare che producono prodotti quali yogurt, gelati, torte a base di frutti di bosco sono tenuti a mettere in pratica nelle procedure aziendali misure di controllo del rischio di epatite A. Le misure di controllo ad oggi prevedono l'utilizzo di frutti di bosco surgelati solo previa cottura e dei frutti di bosco freschi solo dopo accurato lavaggio.
Relativamente all’allerta dell’estate 2013 legata alla presenza del virus in frutti di bosco surgelati, la task force di esperti incaricata dal Ministero di indagare la situazione, raccomanda il consumo dei frutti di bosco surgelati solo previa cottura; il virus dell'epatite A, infatti, viene inattivato rapidamente dal calore. Bollire per due minuti i frutti di bosco surgelati garantisce la salubrità dell'alimento. Gli operatori del settore alimentare che producono prodotti quali yogurt, gelati, torte a base di frutti di bosco sono tenuti a mettere in pratica nelle procedure aziendali misure di controllo del rischio di epatite A. Le misure di controllo ad oggi prevedono l'utilizzo di frutti di bosco surgelati solo previa cottura e dei frutti di bosco freschi solo dopo accurato lavaggio.
se vuoi saperne di più su ... ALLERTA NEI FRUTTI DI BOSCO
scheda realizzata a cura di S.C. Controllo Alimenti e Igiene delle Produzioni
 |
Il genere Clostridium comprende numerose specie. Tra queste, quelle che rivestono particolare interesse in ambito umano sono quattro: C. tetani, C. botulinum, C. perfringens, C. difficile.
Diffusione in natura: Questi microrganismi sono diffusi nel suolo, nelle acque, nella vegetazione e nel tratto intestinale di uomo e animali. Sono anaerobi stretti, ossia sono in grado di vivere, moltiplicarsi e produrre tossine in assenza di ossigeno. Per sopravvivere alle condizioni avverse dell’ambiente esterno, questi batteri producono delle forme di resistenza, le spore, che possono sopravvivere anche per lunghi periodi, fino a quando non incontrano le condizioni adatte per la crescita del batterio stesso.
Modalità di trasmissione: la principale via di trasmissione del botulismo è sicuramente quella alimentare, anche se non è l'unica. Le principali forme cliniche ascrivibili a C. botulinum sono tre:
 |
Gli alimenti maggiormente coinvolti sono le conserve casalinghe di verdura, soprattutto se poco acide; infatti, in ambiente acido (pH <4,5) C. botulinum non é in grado di produrre tossine. Risultano, però, essere coinvolti anche altri alimenti, come le conseve di carne e di pesce o alcuni prodotti lattiero caseari (si ricordi il caso italiano del mascarpone contaminato). Alcuni ceppi sono in grado di alterare le caratteristiche organolettiche degli alimenti, rendendoli sgradevoli e pertanto non consumabili; tuttavia, in altri casi i cibi possono avere un aspetto e un sapore gradevole, pur contenendo il batterio
Sintomi: Nel caso di botulismo alimentare la patologia può essere lieve, con manifestazioni subcliniche e progressive, oppure fulminante e portare alla morte nel giro di 24 ore. In generale più i sintomi compaiono precocemente più la malattia è grave. Il periodo di incubazione può durare da 6 ore a 8 giorni. I sintomi iniziali includono nausea, vomito, crampi addominali o diarrea. In seguito si manifestano i sintomi neurologici, con la diplopia, secchezza della bocca e paralisi flaccida discendente (a partire dai muscoli del collo e facciali, poi interessa i muscoli che controllano la deglutizione e la respirazione, fino a tutto l’apparato muscolare).
Nel botulismo da ferita vi è una manifestazione neurologica come per il botulismo alimentare, tuttavia il tempo di incubazione è molto più protratto (tra 4 e 14 giorni).
Nel botulismo infantile il quadro clinico è vario e va da forme quasi asintomatiche fino alla morte. La prima manifestazione clinica è di solito la costipazione; dopo poche settimane si manifestano debolezza, sonnolenza, scarso appetito e deboli pianti; in seguito si hanno sintomi ben più gravi quali: ipotonia, perdita di coscienza, coma e arresto respiratorio, fino alla morte.
Prevenzione e controllo: L’efficace prevenzione, per il botulismo alimentare, si basa sull’osservanza delle norme per la corretta preparazione e conservazione degli alimenti. I trattamenti termici devono essere adeguati per l’eliminazione delle spore presenti nell’alimento e anche per l’inattivazione della tossina. Le spore sono in grado di resistere fino a 3-5 ore alla temperatura di 100° C; vengono distrutte, invece, a 121° C dopo 180 secondi; la loro resistenza al calore diminuisce in presenza di un ambiente acido ed elevate concentrazioni di sale e zucchero. La tossina botulinica, invece, viene inattivata con l'esposizione a temperature superiori a 80° C per almeno 10 minuti; anche la clorazione dell’acqua inattiva la tossina in poco tempo.
In caso di ferita cutanea contenente terriccio, provvedere alla pulizia delle superfici cutanee con acqua e sapone.
Nei casi di malattia la terapia è effettuata utilizzando un'antitossina nelle prime ore dalla comparsa dei sintomi e terapia di supporto.
scheda realizzata a cura di S.C. Controllo Alimenti e Igiene delle Produzioni
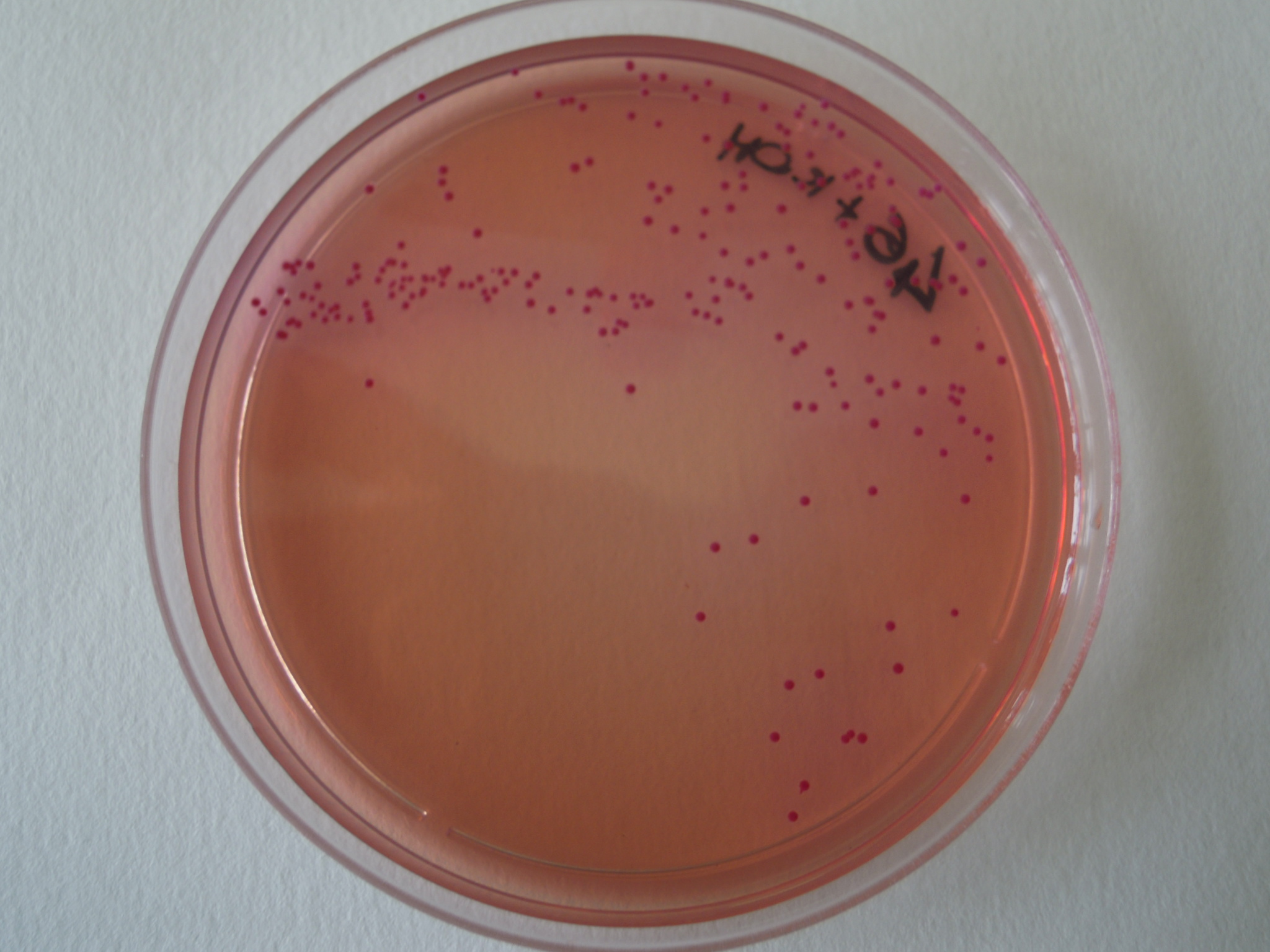 |
Il genere Yersinia comprende numerose specie di cui però solo tre sono patogene per l’uomo: in particolare Y. enterocolitica è comunemente associata a gastroenterite (yersiniosi) e spesso veicolata da alimenti.
Diffusione in natura: Il principale serbatoio di Y. enterocolitica è rappresentato dai suini, in cui è possibile isolare il batterio a livello delle tonsille, nell’intestino e nelle feci; inoltre è presente nell’ambiente (suolo, acqua, vegetali) dove è in grado di sopravvivere per lungo tempo.
Modalità di trasmissione: Il consumo di carni crude o poco cotte, soprattutto di suino, e, più raramente, di vegetali e latte crudo contaminati da materiale fecale infetto, rappresenta la principale via di trasmissione; a volte l’infezione può essere acquisita attraverso il contatto diretto con animali infetti o tra uomo e uomo. La fonte principale di contaminazione per le carni è rappresentata dal processo di macellazione che, se non condotto correttamente, può portare alla contaminazione delle carcasse. Yersinia cresce bene a temperature di refrigerazione (+4°C) e quindi gli alimenti contaminati pronti al consumo, conservati in frigorifero, possono rappresentare un’ulteriore fonte di infezione.
Sintomi: La yersiniosi può presentare diversi quadri clinici, quali diarrea, a volte con sangue accompagnata da febbre e dolori addominali che coinvolgono frequentemente il lato destro e che possono essere confusi con episodi di appendicite; possono inoltre verificarsi complicazioni post-infettive quali eritema, dolori articolari e/o batteriemia, legate soprattutto all'età dell’ospite e allo stato immunitario. I sintomi compaiono nell'arco di 4-7 giorni dall'infezione e generalmente si risolvono nell'arco di 1-3 settimane.
Distribuzione della malattia: La yersiniosi è la terza zoonosi più frequentemente riportata in Europa; dai dati riportati dall’EFSA, nell'anno 2009 si sono registrati 7.595 casi confermati di malattia (1,65 casi su 100.000 abitanti); in Italia il numero totale dei casi confermati è stato di 11 (0,02 su 100.000 abitanti). Y. enterocolita è stata la specie più frequentemente coinvolta nei casi di yersiniosi umana riportati nel 2009 tra i paesi della UE ed è stata isolata nel 93,7% dei casi confermati di infezione.
Prevenzione: Sebbene la diffusione e la trasmissione della yersiniosi sia legata soprattutto alle operazioni di macellazione e alle fasi di produzione e trasformazione degli alimenti negli stabilimenti, in ambito domestico la prevenzione può essere attuata seguendo alcuni pratici accorgimenti :
scheda realizzata a cura di S.C. Controllo Alimenti e Igiene delle Produzioni